Bőrbetegségek I.
Leggyakrabban előforduló bőrbetegségek (A-I)
Az alábbi oldalakon a leggyakrabban előforduló, vagyis saját bőrgyógyászati praxisunk során is legtöbbször felbukkanó bőrbetegségek ismertetésére kerül sor. Az oldalak elkészítésekor arra törekedtünk, hogy mindenfajta előképzettség nélkül is közérthetően, vagyis érthető nyelvezettel megfogalmazva és az orvosi szakszavakat lehetőség szerint kerülve (vagy ha nem kikerülhetőek, akkor azokat legalábbis azonnal megmagyarázva) adjuk közzé a legfontosabb tudnivalókat. Felhívjuk figyelmüket azonban arra, hogy a közreadott információk soha, semmilyen esetben sem helyettesíthetik a bőrgyógyászati vizsgálatot, és főként nem adhatnak alapot bárminemű otthoni kezeléshez vagy „öngyógyításhoz”. Célunk elsősorban az ismeretterjesztés. Munkánk már akkor is megérte a fáradtságot, ha akár csak egyetlen esetben is elősegítette a gyors diagnózist és ezzel a megfelelő kezelést, vagyis a beteg időben, a komolyabb baj, vagy esetleg a már csak nehezen gyógyítható stádium előtt bőrgyógyászhoz fordult.
Bármilyen kérdés esetén keresse Klinikánkon dr. Nowinszky Tibor, bőrgyógyász-kozmetológus szakorvost! Ha pedig nem találta meg oldalunkon az Önt érdeklő kérdésre a választ, kérjük jelezze felénk, ezzel is segítve az oldal folyamatos fejlesztését olvasóink, betegeink igénye alapján.
Akne betegség
(pattanás, mitesszer)
A kamaszkor egyik legjellemzőbb velejárója a mitesszer (latinul comedo). Ez egy szarucsap, mely a faggyúmirigyek kivezető csövébe ülve elzárja faggyú kiürülését. A bőrgyógyászok a mitesszereket fejlettségük szerint csoportosítják, így megkülönböztetnek nem gyulladt mitesszereket – melyek lehetnek fehérek vagy feketék, gyulladásos mitesszereket, azaz egyszerű pattanásokat (amit papuláknak neveznek), gennyes pattanásokat (pustulák), csomókat (nodusok), sőt hólyagokat (cysták).
A pubertáskor környékén a faggyúmirigy működés normális erősödése együtt járhat fokozott mitesszer képződéssel, ami pattanásos bőr kialakulásához vezethet. Ha a mitesszer éppen hogy csak piroslik, néhány nap alatt felszívódik vagy kiürül, nincs nagy baj. A fehér mitesszer zárt, mert szaruréteg fedi; a fekete mitesszer nyílt, bőrfesték (melanin) és sejttörmelék halmozódik fel (és nem piszok), ettől látszik sötétnek.
A fehér és fekete mitesszerek nagysága közel egyforma, kb. 2 mm-esek lehetnek, előfordulási arányuk 5:1. A fehér mitesszerek sokszor nem is láthatók szabad szemmel, csak akkor tűnnek át a vékony fedő bőrrétegen, ha a bőrt kicsit megfeszítjük, és erős lámpával világítjuk meg. A fehér mitesszerekből nehezen távozik az ott felhalmozódott anyag, emiatt gyakrabban begyulladnak. A nem gyulladásos károsodások (lesio – lézió) kifejlődésének pontos mechanizmusa nem ismert, de nagyon valószínű, hogy a faggyúmirigyek által termelt faggyú bizonyos komponensei hozzájárulhatnak a léziók kifejlődéséhez. A gyulladás néha nagy területet is érinthet, ilyenkor az elváltozások nagyobb kiterjedésűek, és kemény tapintásúak lehetnek, ezeket nevezzük csomóknak – ha a jelenség még nagyobb méretű, akkor pedig hólyagnak (cystának). A pattanások általában 3-10 napig láthatóak, a csomók akár 2-3 hétig, a hólyagok viszont néhány hónapig is megkeseríthetik viselőjük életét.
Ha az illető bőre eleve zsírosabb az átlagosnál és fokozott mitesszerképződési hajlammal rendelkezik, a hormonális változások által megnövelt faggyútermelés (seborrhea) acne kifejlődéséhez vezet. A faggyú a mitesszerek miatt nem tud kiürülni, a kivezető csatornák eltömődnek és gyulladásba jönnek. Az acne tehát a bőrben levő faggyúmirigyek és kivezető csatornáinak betegsége. A faggyúmirigyek a nemi hormonok irányítása alatt állnak, ezért jelentkezik az acne elsősorban a pubertás korban, amikor e hormonok termelődése fokozódik. A faggyúmirigyeket serkentő hormonokat androgén hormonoknak nevezzük. Ezeket a férfiakban a here, nőkben a petefészek ás a mellékvese termeli. A legtöbb tizenéves haja és bőre gyakran zsíros, ennek az az oka, hogy e korban a faggyúmirigyek túl sok faggyút termelnek. Az acnés egyéneknél ez különösen kifejezett, ezt – rendszerint – zsírosan fénylő arcuk is jelzi. Ezek a mirigyek elsősorban az arcon, a háton és a mellkason találhatóak, tehát ezek azok a helyek, ahol az acne elsősorban megjelenik. Leggyakoribb persze az arcon. Ritkán azonban az acne az arcon nem, viszont a törzsön jelentkezik.
A gyulladást legnagyobbrészt baktériumok okozzák. Az ember bőrén normálisan is többfajta baktérium él. Ezek általában semmilyen problémát nem okoznak, azonban ha egyik típusuk (a Propionibacterium acnes) bekerül a mitesszerek miatt kiürülni nem tudó faggyúmirigyek kivezető csatornáiba, ott elszaporodva, normális anyagcseréje során gyulladáskeltő, irritáló anyagot termel.
Az acne tehát a bőr természetes baktériumflórájának és a kiürülni nem tudó fokozott, részben más minőségű faggyútermelésének együttes következménye.
Egyeseknél a gyulladásos tünetek erősebbek, másoknál gyengébbek. Az acnéra való hajlam örökölhetőségéről nem állnak rendelkezésre megbízható adatok, de megfigyelték, hogy az acnés szülők gyermekei nagyobb valószínűséggel lesznek acnésok. Nincs szerencsénk abból a szempontból, hogy az emberfajták közül a fehérbőrű népesség a leginkább szenvedő alanya az acnénak, a japánok és a feketék sokkal kevésbé hajlamosak erre a bőrelváltozásra.
Egy-egy pattanás – nagyon ritkán – már 8-9 éves korban kialakulhat. Gyakorlatilag minden kamaszon megjelennek, de vannak, akiknél tömegesen jelentkeznek. A pattanások száma náluk fokozatosan növekszik, melyek száma lányokon 17 éves kor körül, fiúkon általában 18-19 éves korban éri el a maximumot. Ezután jön a legtöbb türelmet igénylő időszak, mivel a bőr állapota nem javul 21-22 évek korig. Viszont az érintettek többségénél az acne – többnyire 25 éves kor körül – teljesen elmúlik néhány, ritkán több vagy nagy számú torzító heg hátrahagyásával.
Az acne típusok: az általános, nálunk leggyakrabban előforduló típus a közönséges acne (acne vulgaris). Három súlyossági fokozata ismert, az első fokozatban (acne comedonica) a mitesszerek száma enyhén megszaporodik, csak nagyon gyenge gyulladásos tüneteket látunk, és ez esetek egy része spontán gyógyulhat idővel. A második súlyossági fokozatban (acne papulosa, papulopustulosa) a mitesszerek mellett sok erősebben gyulladt, fájdalmas csomó, göbcse észlelhető, és néhány gennyes hólyagcsa is megjelenik. Ebben a stádiumban már számolni kell a hegesedés veszélyével. A harmadik, legsúlyosabb fokozatban (acne cystica, conglobata) már számos puha tapintatú, fájdalmas csomó látható, erős gyulladásos környezetben. A csomókból gyakran genny tör a felszínre. Itt már igen erős torzító hegesedés alakulhat ki.
Vannak olyan tényezők, melyek rontják az acnét, mások pedig épp ellenkezőleg, jótékony hatást gyakorolnak rá.
-
lányoknál gyakori, hogy az acne “beerősít” a havi vérzést megelőző napokon.
-
a terhesség és az acne kifejlődése ill. fennmaradása között nem sikerült összeffügést kimutatni
-
a napfénynek sokak esetén jótékony hatása van. A szoláriumnak lényegesen kevésbé kifejezett hatása.
-
érdekes módon a diétának többnyire nincs sok köze az acne kifejlődéséhez. Diétás megszorításokat felesleges emiatt alkalmazni, a csokoládéfogyasztással sem kell felhagyni. Javasolható viszont az olajos magvaknak (napraforgó, mogyoró, pisztácia stb.) túlzott fogyasztását kerülni. Vannak azonban betegek, akiknél kifejezett rosszabbodás figyelhető meg bizonyos ételek esetén.
-
ami meglepőbb, hogy a fokozott intenzitású személyes higiénia sem véd az acnétól. A faggyúmirigyek sajnos akkor is erőteljesen működnek, ha az ember óránként mosakszik.
Rendszeres, alapos tisztálkodással legfeljebb a fekete mitesszerek számát szoríthatjuk vissza. Viszont bizonyították, hogy míg a hagyományos, lúgos szappanok kedveznek a faggyúmirigyben élő baktériumok szaporodásának, a kicsit savanyú vegyhatást (pH 5,5 – 6,5) biztosító folyékony detergenseket tartalmazó lemosók, arctisztítók visszaszorítják a baktériumok szaporodását, és ezért használatuk jó hatással kiegészítheti az acne kezelését.
Egyes esetekben a csomók és hólyagok hegeket hagyhatnak maguk után (az acne II.-III. fokozatánál). A visszamaradó heg kétféle lehet:
-
megvastagszik és kiemelkedik a bőr felszínből (hypertrophiás vagy keloid heg)
-
bemélyed a bőrfelszínbe ( atrophiás vagy ún “jégcsákány” heg)
Szerencsére a hegesedés nem minden esetben jelentkezik a folyamat kezdetén. De ha a hegek már kialakultak és idővel sem javulnak, azokat utólag már sokkal nehezebb eltüntetni.
A legbiztosabb módja a hegesedés megelőzésének az időben elkezdett, megfelelő kezelés, mivel a nem több, mint 3 éve fennálló acne esetében várható a legteljesebb hatás.
A sötétebb bőrű egyéneknél a gyulladás után pigmentáció (sötétebb elszíneződés) maradhat vissza. Ez sok bőrbetegség esetén előfordul, és hónapokig vagy évekig is tarthat. Ezért nagyon fontos, hogy sötétebb bőrűeket nagyon korán és hatékonyan kezeljék.
Az acne az esetek döntő többségében valamilyen kezeléssel gyógyítható, bár a gyógyulás többnyire nem robbanásszerű. Főként az antibiotikum kezelés mellett javulás csak lassabban, hosszabb kezelési idő után várható és a terápiát elhúzódóan, gyakran többször megismételve kell alkalmazni.
Jó eredményt lehet elérni külsőleg alkalmazható szerekkel, ezek különböző szárító hatású, faggyútermelést csökkentő ill. antibiotikum tartalmú ecsetelők, rázófolyadékok, krémek.
A belsőleges terápiára három gyógyszercsoport szolgál: antibiotikumok, hormonok és retinoidok. Ezek receptköteles készítmények, csak orvos írhatja fel őket. A belsőleges kezelés alapkövét az antibiotikumok jelentik.
Az antibiotikumok úgy hatnak, hogy csökkentik a baktériumok számát, és ezzel minimálisra csökkentik a gyulladásos reakciót. Nem mindegyik antibiotikum alkalmas azonban az acne kezelésére, a hatékony gyógyszer megválasztása, felírása bőrgyógyász szakorvos feladata. A kezelést többnyire hosszú ideig kell folytatni ill. szükség esetén ismételni. Ennek többnyire az az oka, hogy a baktériumok egy része ellenállóvá (rezisztenssé) válik a legtöbb antibiotikumra, így azok már nem képesek kifejteni hatásukat. A másik ok, hogy az antibiotikus kezelés befejezése után a betegség nagyon gyorsan újra visszatérhet (recidiválhat), így a gyógyszer adagolását gyakorlatilag
állandóan ismételni kell.
A hormonok: bizonyos fogamzásgátló tabletták jó hatással bírnak az acnés bőrre. A hormonkezelés főleg a fokozott faggyútermelést csökkenti. Ezen gyógyszereket is hosszú alkalmazzuk, és hatásuk szintén nem tartós.
A természetes A-vitamin származék (retinoid): Ez az anyag A-vitaminban gazdag étel fogyasztása után is kimutatható a szervezetben, csak sokkal kisebb koncentrációban, mintha a gyógyszert szedik be. A retinoidot tartalmazó kapszulát csak bőrgyógyász szakorvos írhatja fel. Azon súlyosabb acnés betegeket, amelyek nem reagáltak megfelelő módon a fenti hagyományos terápiákra, ezzel a kapszulával kell kezelni, mivel ez hatásosnak bizonyult olyan esetekben is, amikor a betegség semmilyen más kezelésre nem reagált. Amennyiben kevesebb tünete van a betegnek, de hegesedés veszélye áll fenn, akkor is mérlegelendő a gyógyszer szedése.
A retinoid kezelést tehát csak bőrgyógyász javasolhatja:
-
súlyos acnés esetekben
-
olyan kevésbé súlyos esetekben, ha az előzetes antibiotikum terápia nem volt elég hatásos
-
esetleg a pattanások újra és újra visszatérnek
-
hegesedés veszélye áll fenn
-
ha a betegség és/vagy az elégetlen kezelés miatt pszichés problémák jelentkeznek, az orvos ebben az esetben is fontolóra veheti a gyógyszer alkalmazását
Ez a gyógyszer drámaian csökkenti a faggyú képződését a mirigyekben, egyben csökkenti a baktériumszámot is, bár nem antibiotikum. Lassítja a fekete és fehér mitesszerek képződését és egy összetett mechanizmuson keresztül a gyulladást is csökkenti. Tehát az acne képződésében szerepet játszó minden faktort befolyásolja, így rendkívül hatásos az acne kezelésében. Általában 4-8 hónapos kúra szükséges, és többnyire nincs szükség újabb kezelésre.
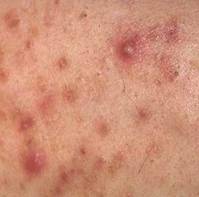
Atópiás (endogén) ekzema
Mi az ekcéma?
Az ekcéma a bőrgyulladás egyik formája, amely száraz, hámló, vörös bőrrel, esetleg nedvezéssel és erős viszketéssel jár. A betegségnek sok fajtája létezik, de csecsemő-és gyermekkorban az atópiás (veleszületett, belső eredetű) ekcéma a leggyakoribb (a lakosság 5-15%-a szenved az ekcéma enyhébb-súlyosabb formájában). Amennyiben nincs tisztában a szülő az ekcéma fajtájával, eredetével, bátran kérdezze meg orvosát. Az atópiás ekcémás gyermekek hajlamosak asztmára, szénanáthára is. Az atópiás ekcéma elnevezés szinonimái: atópiás dermatitis, gyermekkori alkati ekcéma.
Allergia okozza-e az atópiás dermatitist?
A gyermekkori ekcéma kiváltója nem egy specifikus allergia. Az ekcémás gyermekek bőre fokozottan érzékeny, számos környezeti allergénre (fűpollen, háziporatka, macska- és kutyaszőr stb.) reagál. Az ekcémás betegek immunrendszerének működés szabályozása nem megfelelő.
Hasznos-e és fontos-e az allergiás bőrpróba?
Az ekcémás gyermek bőrpróbái – karcolásos (prick teszt), ill. rátevéses (epikután próba) – gyakran pozitívak anélkül, hogy valódi túlérzékenység állna fenn. A vérből végzett vizsgálatok is kevés segítséget nyújtanak a kezelésben.
Miért ekcémás a gyermekem?
Az atópiás ekcéma öröklött hajlamon alapuló betegség. A családban rendszerint van valaki, akinek ekcémája, esetleg szénanáthája, asztmája van. Előfordul az is, hogy senki más nem szenved a hozzátartozók közül ilyen betegségben. Sok külső és belső tényező is befolyásolja a súlyosságot, a lefolyást és a mindennapi tüneteket is.
Kinövi-e a gyermekem az ekcémát?
Az esetek többségében az ekcéma a kor előrehaladtával fokozatosan javul. Egyénenként változó, hogy ez mikor történik. Csecsemőkorban jelentkező betegség esetén három éves kor körül, öt éves kor táján, majd tizenéves korban újabb mérföldkő következik be a betegség alakulásában. Néhány gyermeknél a betegség felnőttkorban is megmarad.
Hogyan kezelik az ekcémát?
Olyan kezelés, amely az atópiás ekcémát egy csapásra, végleg meggyógyítaná, nem létezik, de a betegség karbantartható, a tünetek minimálisra szoríthatók vissza, illetve a beteg hosszabb- rövidebb ideig tünetmentesen tartható. A betegség lefolyása változó, fellángolások és békés időszakok váltakoznak. Ezek okát legtöbbször nem tudjuk megmagyarázni, így az állapotváltozást sem tudjuk előre megjósolni.
A legtöbb gyermeknél a különféle külső és belső gyógyszerek, valamint az egyéni kiegészítő módszerek segítenek. Minden betegnek és orvosának együtt kell megtalálnia kenőcsöknek és gyógyszereknek azt a kombinációját, valamint azokat a kiegészítő gyógyító módszereket, amelyek a beteg számára a legmegfelelőbbek.
Ahhoz, hogy a kezelés sikeres legyen, tartsuk szem előtt a következő megfontolásokat:
- az orvos utasításait be kell tartani (mennyi kenőcsöt, ill. gyógyszert mennyi ideig kell használni)
- ha a kezelés nem javít a bőrtüneteken, akkor ne nagyobb mennyiséget alkalmazzunk és gyakrabban, hanem forduljunk ismét orvoshoz
- ne felejtsük el, hogy minden gyermeknek más a bőre, másképpen reagál a kezelésekre
- más ekcémás betegnek felírt kenőcsöt soha ne használjunk, még akkor sem, ha az másnál hatékony volt!
Tisztálkodás, fürdés:
A bőrtisztítás, fürdés ekcéma esetén is fontos, mert leválasztja a pikkelyeket, pörköket. A kiszáradás veszélye miatt nem túl forró (30 °C) vizes és viszonylag gyors fürdést (max. 10 perc) javasolunk. A zuhanyozás előnyösebb, mint a fürdés. A hagyományos szappan (lúgos vegyhatása miatt) irritálja és szárítja az ekcémás bőrt. A tisztálkodáshoz szappanpótló készítmények szükségesek. Jó hatású a fürdőolaj, a tusfürdőolaj, de emulzifikáló vagy hidrofil kenőcs is használható szappan helyett. Fürdés után óvatosan kell leitatni a bőrt, hogy a felszínen megmaradjon a védő-gyógyító, lágyító réteg. Tisztálkodás után a még kissé nedves bőrre kell kenni az ápoló-, hidratáló kenőcsöt és a szteroid kenőcsöket is. Fejbőrekcéma esetén orvos által előírt gyógysampon is szükséges.
Hidratáló, puhító krémek, kenőcsök:
Csaknem minden ekcémás beteg bőre vízhiányos, száraz, merev és hámlik. Nagyon kell tehát figyelni a bőr hidratálására és puhán tartására akkor is, ha az éppen tünetmentes. Ezáltal is enyhíthető a viszketés. A testápolók, puhító krémek közül az orvos által felírt készítményeket javasoljuk. Az ápolókrémeket korlátlanul lehet használni. A krémeket, bőrápoló tejeket könnyebb kenni, de a zsírosabb készítmények hasznosabbak. Nappalira a nem zsírosat, éjszakára a zsírosabbat javasoljuk.
Kortikoszteroid-tartalmú kenőcsök:
A kortikoszteroidok a mellékvesekéreg-hormon származékai, amelyeket a bőrgyógyászati helyi kezelésben gyulladáscsökkentő hatásukért használunk. A helyi szteroid kenőcsöket több mint húsz éve alkalmazzuk, és sokat tudunk a készítmények biztonságos használatáról. A helyi szteroid krém, kenőcs vagy oldat csökkenti a gyulladást, a vörösséget, a hámlást esetleg a nedvezést. A helyi készítmények sokasága áll rendelkezésünkre, amelyek különféle töménységben tartalmazzák a szteroidokat. Az ekcéma súlyosságától, ki terjedésétől és az érintett bőrterület jellegétől is függ, hogy melyiket használjuk. Általában gyermekeknél az enyhébb készítményeket, hígított kenőcsöket írjuk elő, súlyosabb esetben rövid ideig erős szteroid kenőcsöt is alkalmazhatunk. A szteroid kenőcsöt az ekcémás, gyulladt területekre, lehetőleg fürdés után, naponta egyszer kell alkalmazni. A hígított kenőcskeveréket naponta többször is lehet használni. Az előírt mennyiségnél kevesebbet nem érdemes használni, mert meghosszabbodik az ekcéma gyógyulási ideje.
A szteroid kenőcsöknek mellékhatásai is lehetnek (pl: a bőr elvékonyodása, sorvadása, értágulatok képződése), de a korszerű, megfelelő készítmény előírás szerinti alkalmazásával a mellékhatások elkerülhetők.
Néhány hasznos tanács az ekcéma helyi szteroid kezelésével kapcsolatban:
- szem és száj körül lehetőleg tömény szteroid krémet ne használjunk
- arcra csak óvatosan, az orvosi utasítást követve kenjük
- korszerű, erős hatású, de mellékhatást nem okozó készítményt naponta csak egyszer alkalmazzuk
- ha egy héten belül nincs javulás, a kezelőorvoshoz kell fordulni.
-
ha romlik az ekcéma, akkor fertőződött az alapfolyamat, vagy a kenőcs nem megfelelő az aktuális tünetekre, esetleg allergiát okoz.
Gyógyszeres kezelés:
Minden fokozatú ekcéma az enyhétől a súlyosig – viszket. A viszketés-vakarózás ördögi kör, amely az ekcémás tüneteket provokálja. A viszketéssel szembeni harcot nem lehet és nem is szabad feladni. A korszerű gyógyszerekkel (és önsegítő módszerekkel) a viszketés leküzdhető. Az ekcéma kezelésében a viszketés csillapítására ún. antihisztamin hatású gyógyszereket használunk. A hagyományos, régebbi antihisztaminok álmosító mellékhatással rendelkeznek, ezeket este alkalmazzuk. A modem készítmények nem álmosítanak, ezért reggel is adhatók. Az antihisztaminok tartósan is szedhetők, használatuk idejét és az adagot az orvos állapítja meg. A betegség fellángolásakor adagjuk emelhető, tünetmentes időszakban elhagyhatók, ritkán egymással kombinálhatók.
Gennyes felülfertőződés, vagy a szervezetben lévő gennyes góc gyanúja esetén az orvos antibiotikumot írhat elő, amit az általa megadott ideig és mennyiségben kell szedni.
Diéta:
Az atópiás gyermeknek nem kell szükségszerűen szigorú diétát tartania, a következő tanácsok azonban megfontolandók:
-
ha a szülő összefüggést lát az ekcéma fellángolása és valamilyen étel fogyasztása között, ún. kizárásos diétát kell alkalmazni a „gyanús” élelmiszerek elkerülésével
-
fiatal csecsemő csak anyatejet kapjon
-
az ekcémás csecsemők és kisdedek – mivel gyomor-bél rendszerük éretlen – túlérzékenyek lehetnek tojásra, tehéntejre, halra (az érzékenység változó, korral eltűnhet).
-
bizonyos élelmiszerek (kakaó, csokoládé, olajos magvak, déli gyümölcsök, füstölthús-készítmények, különböző sajtok) nagy mennyiségben tartalmaznak ún. mediátor anyagokat. Ezek a mediátorok fokozhatják a viszketést, és ellene dolgoznak az antihisztamin gyógyszereknek. Ezért a felsorolt élelmiszereket nagyobb mennyiségben nem ajánlott fogyasztani
-
a diétát túlzásba vinni nem szabad, különösen kicsiknél, mert táplálkozási elégtelenség alakulhat ki.
Kórházi kivizsgálás, ápolás:
Súlyos esetben néhány kórházi felvétel meglepően jó hatású. A környezet változás, az intenzív külső és belső kezelés pár nap alatt lényeges javulást eredményez, és lehetőség van a fellángolás kiváltó okának kivizsgálására és kezelésére is. A bőrállapot javulása utána kezelés otthon folytatható.
Fertőzések:
Az ekcémás gyermek bőre fokozottan fogékony a fertőzésekre, mert száraz, viszket és a bőrfertőzésekkel szemben sajátosan csökkent védekező képességgel rendelkezik. A gyakori gennyes felülfertőződés miatt általában belső kezelést adunk, de enyhébb esetben használhatunk antibiotikus, illetve fertőtlenítő kenőcsöt is.
Az ekcémás gyermeket herpeszes családtagtól, óvoda- és iskolatárstól védeni kell, mert az ő számára a herpeszes felülfertőződés súlyos betegséget okozhat. A herpesz víruson kívül az ekcémás egyének a közönséges és az ún. futószemölcsökre is fogékonyabbak, amelyek néha nagyon nagy számban jelentkezhetnek, és rendkívül makacsnak bizonyulnak.
Úszhat-e ekcémás gyermek?
A klórozott víz (uszoda) irritálhatja az ekcémás bőrt, ezért úszás előtt közömbös zsírozókrémet, úszás után olajos tusfürdőt kell használni. Az öt éven aluli, súlyosan ekcémás gyerekek számára nem tanácsos az uszoda, de később fontos az úszás és más sport is. A természetes vízben, tengerben úszás kifejezetten javasolt az ekcémás gyermekeknek.
Napozás:
Az ekcémások többségének jót tesz a napozás. Túlzásba vinni nem szabad, és a fokozatosság elvét be kell tartani. Fényvédő krém használata minden esetben javasolt. Az izzadás káros, mert a veríték irritálja az ekcémás bőrt.
Oltások:
Minden oltást megkaphat az ekcémás gyermek. Ritkán az oltás után néhány nappal a bőrállapot átmenetileg romlik.
Lelki tényezők:
A bőrbetegségeknek ezt a csoportját az idegrendszer és a lelki tényezők nagymértékben befolyásolják. Öröm, bánat, de főleg a stressz nagyfokú romlást okozhat. Nyugtató gyógyszer vagy pszichológus önmagában nem tudja meggyógyítani az ekcémát, de a bőrgyógyász és a pszichológus közösen sokat tud tenni az ekcémás betegekért.
Miért van egyre több ekcémás gyermek?
Az atópiás ekcémás esetek száma emelkedik. Ennek összetett oka van: az öröklött tényezőkön kívül káros környezeti hatások (égéstermékek a levegőben, házi poratka, nagyvárosi ártalmak), életmódbeli és táplálkozási változások, stressz hatások is hozzájárulnak a betegség kialakulásához.
Mi árt az ekcémás betegnek?
-
gyapjú, moher, angóra és a szintetikus fonalakból készült ruházat
-
biológiai detergensek és öblítőszerek
-
nagyon hideg, ill. nagyon meleg külső hőmérséklet
-
túlfáradás, gyakori intenzív stressz helyzet
-
irritáló ételek (citrusfélék, paradicsom és más lédús gyümölcsök), amik a száj körül, az arcon bőrgyulladást, ekcémát okoznak, amelyet a száj nyalogatása, állandó nedvesítése tovább fokoz
-
a cigarettafüst minden életkorban ártalmas
-
macska, kutya, tengerimalac, hörcsög stb. szőre (ha az állat nincs is állandóan a szobában) ront az ekcémás állapotán
-
a háziporatka (mikroszkopikus élőlény, amely öreg bútorkárpiton, szőnyegen, a bútoron lévő porban él) a bőrre jutva, rontja az ekcémát és belélegezve asztmát válthat ki. A kárpitot fel kell újítani, megfelelő porszívót használni, és a plüssállatokat is rendszeresen ki kell mosni.
Gyakorlati tanácsok ekcémásoknak:
-
a ruhanemű és az ágyneműhuzat pamutból készüljön
-
párna ne legyen tollal töltve
-
a lakást gyakran szellőztessük – télen is -‚ a pára és szellőzetlenség kedvez a gombáknak és a háziporatkáknak, amelyek allergiás reakciót okozhatnak.
-
a körmöket rövidre kell vágni, a nagy meleget és az izzadást kerülni kell
-
hobbiállat (hörcsög, tengerimalac, nyúl) és háziállat (kutya, macska) ne legyen az ekcémás gyermek közelében
-
tereljük el a gyermek figyelmét a viszketésről (foglalkoztatás)
-
iskolában, más közösségben ajánlatos saját mosakodó krémet és közömbös hidratáló-puhító krémet használni.
-
ha az iskola és a társak megismerik az ekcémát, szívesen segítenek az ekcémás betegnek.
Basalioma
Alapsejtes bőrrák (basalioma), basalsejtes (bazálsejtes) bőrrák, bazalioma
A basalioma (bazalióma) a hám legalsó rétegéből eredő bőrrák. A basalioma többnyire a napfénynek kitett bőrterületeken keletkezik (az egész élet során „összegyűjtött” napfény káros következményeként), legtöbbször az arcon, orrháton vagy orrszárnyakon, fülön vagy éppen a vállakon. A daganat eleinte apró, fénylő, tömött csomó vagy lapos „folt” lehet csak a bőrön, amely nagyon lassan nő, néha olyan lassan, hogy fel sem tűnik az új növedék. Az egyes daganatok növekedési sebessége azonban nagyon eltérő lehet, némelyikük évente akár 10 millimétert is nőhet.
A basaliomák kifekélyesedhetnek, vagy var keletkezhet a közepükön. Néha laposan növekednek és heget utánozhatnak, de fájdalmat soha nem okoznak. A basalioma szegélye némelykor klasszikusan gyöngyházfényű lehet, és közelről apró értágulatokat tartalmazhat. A bőrrák időnként vérezhet, majd pörkösödhet és gyógyulhat, ennek alapján a beteg sokszor azt gondolja, hogy az elváltozás nem bőrrák, hanem csak egyszerű seb. Ez az időnkénti kisebesedés és gyógyulás valójában a basalioma vagy spinalioma jellegzetes tünete.
A basaliomák rendkívül ritkán (szinte sohasem) adnak áttétet a test távoli részeibe, inkább a környező szöveteket roncsolják. Ha azonban a basalioma a szem, száj, csont közelében növekedik, behatolásának, lassú roncsoló növekedésének következményei súlyosak lehetnek, a műtéti megoldás nagyon nehézzé válhat. A legtöbb betegen azonban csupán a bőrben növekednek. Mindazonáltal a basaliomák korai eltávolításával megelőzhető az alattuk fekvő szervek károsodása.
Kórisme és kezelés
A bőrgyógyász szakorvos a basaliomák többségét ránézésre felismeri. A kórisme megerősítésének szokásos módja az elváltozásból végzett biopszia (próbakimetszés és szövettani vizsgálat), amelyre azonban nagyon ritkán van szükség. Többnyire – és ez a legáltalánosabb eljárás – az elváltozást helyi érzéstelenítés mellett kimetsszük, és a teljes eltávolított daganatot szövettani vizsgálatra küldjük. Minderre Klinikánkon is van természetesen lehetőség. A szövettani vizsgálat eredménye azután tájékoztat bennünket arról, hogy az elváltozás valóban basalioma volt, illetve hogy a kimetszés az épben történt (más szóval nem maradt egyetlen daganatos sejt sem a kimetszés helyén). Ez utóbbi esetben többnyire nincs szükség egyébre, mint időszakos kontrollvizsgálatra, hogy az esetleges kiújulást idejekorán felismerhessük.
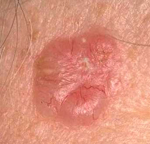
Ekcéma (dermatitis)
Az ekcéma – más néven dermatitis – igen gyakori bőrbetegség. Az ekcémával járó panaszok és tünetek a bőrvörösség és viszketés. A bőr hámlása szintén nem ritka, és esetenként pörkök és nedvezés is megjelenhet. Ez utóbbi jelenségek általában a vakarás következményei, azonban fertőzés fennállását is jelenthetik. Az ekcémás betegeknek általában kifejezetten száraz a bőrük.
Az ekcémáknak rendkívül sokféle, és egymástól nagyon különböző fajtáját különböztetjük, betegismertetőben mindegyikük részletes leírása, vagy akár csak felsorolása sem lehetséges. Így tehát ezen a helyen csak a leggyakoribb és legjellegzetesebb, a betegek számára legismertebb típusok rövid ismertetésére szorítkozhatunk.
Az ekcéma különböző típusai:
1. Kontakt ekcéma:
Egyes emberek esetében bizonyos anyagok a bőrrel érintkezve ekcémát váltanak ki. Ezt nevezzük kontakt ekcémának. A kiváltó anyag azonosítása esetén a kontakt ekcéma megelőzhető. A tüneteket olyan mindennapi dolgok is kiválthatják, mint pl. különböző hőmérsékletek, nedvesség vagy a munkában ill. a háztartásban gyakorta előforduló anyagok.
2. Atópiás dermatitis (ekcéma):
Az atópiás ekcéma családi előfordulású megbetegedés és társulhat pl. asztmához és szénanáthához. Az atópiás ekcéma általában csecsemőkorban indul a 3. – 12. hónapos életkor között. Rendszerint az arcon jelentkezik először, majd egyéb testfelületeken okoz tüneteket, elsősorban a könyök- és térdhajlatban, csuklón és nyakon. A legtöbb esetben a betegek az általános iskolás évek alatt tünetmentesednek, azonban felnőtteknél, tinédzser évek végétől a huszonéves kor elejéig terjedő időszakban az ekcémás tünetek ismét megjelenhetnek. Lsd. bővebben az atópiás ekcéma címszó alatt.
3. Egyéb típusok:
Léteznek az ekcémának ill. dermatitisnek egyéb típusai is: seborrheás ekcéma, nummuláris ekcéma, sztázis ekcéma, visszeres ekcéma, kézekcéma.
Hogyan kezelhető az ekcéma?
Sajnos az ekcéma nem minden esetben gyógyítható véglegesen, de léteznek olyan terápiák, amelyek segítségével a tünetek kezelhetők. Az ekcémás tünetek intenzitása változhat – időnként a megszokottnál enyhébbek vagy súlyosabbak. A kezelés célja a tünetek minimumon tartása.
Az ekcéma fellángolásának elkerülése érdekében egyebet is tehetünk:
Megelőző intézkedések:
- Lehetőség szerint, kerülje az ismert provokáló tényezőket
- Viseljen világos színű, puha, a testhez nem szorosan tapadó, laza ruházatot. Kerülje a durva, szúrós, szoros, főleg a gyapjúból készült ruhákat. Pamut alsónemű viselése megfelelő megoldás.
- Kerüljük el a hirtelen hőmérsékletváltozásokat, a nagymértékű páratartalmat és szárazságot.
A száraz bőr ápolása:
Az ekcémás kiújulások megakadályozásának egyik fontos eleme a bőr megfelelő állapotának és rugalmasságának fenntartása. A bőr hámrétegének víztartalma általában 10-15 %. Ha ez 10 % alá esik, a bőr elveszti rugalmasságát, és szemmel látható változások következnek be.
- A száraz bőr ápolásának legjobb módja a már meglévő nedvességtartalom megtartásának elősegítése. Ez igen jól elérhető zsírozó testápoló készítmények használatával. Ezek helyreállítják a bőr védekező képességét, és megelőzik a további vízvesztést.
- A fürdőzés ne legyen túlzott. Kádfürdő helyett inkább röviden zuhanyozzon, a víz meleg legyen, de ne forró. A fürdőolajok (illatmentesek) kedvező hatásúak. Gyermekek esetén a pezsgőfürdő nem ajánlott.
- Fürdés után itassa fel bőréről a nedvességet, ne dörzsölje erősen.
- Tartózkodjon a szappanok használatától, különösen az erősen illatosított készítményektől. Kezelőorvosa megfelelő megoldást tud javasolni helyettük.
Az aktív tünetek orvosi kezelése:
Számos különböző gyógyszer áll rendelkezésre, melyek azért kerültek kifejlesztésre, hogy az ekcémával társuló kellemetlen tüneteket enyhítsék. Mint minden más gyógyszert, ezeket is csak kezelőorvosa utasítása szerint alkalmazza.
- Helyi kortikoszteroidok
Ezeket a készítményeket (kenőcsök, krémek, oldatok) rendszeresen használják az ekcéma kezelésére. A kortikoszteroidok úgy hatnak, hogy megszűntetik a viszketést és mérséklik a bőr vörösségét és duzzanatát. Igen fontos dolog az ekcémás bőr vakarásának elkerülése. A helyi kortikoszteroidokat óvatos mozdulatokkal vigye fel az érintett bőrfelületre. Használat után mosson kezet. Számos különböző típusú kortikoszteroid létezik – egyesek erősebb hatásúak, mint a többiek, ezért nagyon lényeges, hogy pontosan kövesse a kezelőorvosa által adott utasításokat. Ugyancsak fontos, hogy ekcémája kezelésére rendelt készítményt ne adja kölcsön másnak, valamint ne használja hosszabb ideig, mint azt a kezelőorvos előírta. - Kátrány származékok
A kátrány származékokat a bőrfelületen alkalmazva (általában éjjel) az ekcémához társuló viszketést mérséklik. Használatuk egyre inkább visszaszorul jellegzetes illatuk miatt. -
Antihisztaminok
Viszketést csillapító hatású tablettás (kapszulás) készítmények. Némelyikük a viszketés következtében fellépő esetleges alvászavart is csökkenti. Használjuk őket allergiás tünetek kezelésére is.
Festékes anyajegyek (naevus pigmentosus)
Bőrünkön számos különféle bőrnövedéket találhatunk, amelyek egy része már születéskor megtalálható, többségük pedig az életkor előrehaladtával fokozatosan alakul ki. Ezek a bőrjelenségek már az első pillantásra is sokfélék, felszínük, tapintatuk, méretük, színük, életkorhoz való kötődésük más és más megjelenési formát mutat. Az eredetük, megjelenési formájuk, valamint szövettani szerkezetük alapján különböző csoportokba sorolhatjuk őket. Ide tartoznak a vírusos szemölcsök, az anyajegyek, a bőr jó- és rosszindulatú növedékei, valamint az időskori bőrnövedékek. A köznapi szóhasználatban tévesen valamennyit szemölcsnek nevezzük, pedig ez csak a vírusok által okozott bőrnövedékek neve.
A bőrgyógyászati gyakorlatban leggyakrabban festékes anyajegyekkel találkozunk, amelyek a pigmentet termelő ún. naevus sejtekből képződnek. Az anyajegyek (naevusok) születéskor ritkán láthatóak, bár néha akár hasonló helyen és formában jelentkeznek anyán és gyermekén. Talán nevük is innen származik. Megjelenésük a korai gyermekkortól 30-35 éves korig tart. A hormonális változások, a pubertás, a terhesség növelheti az anyajegyek méretét és számát. A növedékek megjelenése lehet kerek vagy ovális, sima vagy domború, éles kontúrú, általában homogén színezetű lapos, vagy kiemelkedő. Átmérőjük ritkán haladja meg az öt-hat millimétert. Némelyekből szőrszálak is kinőhetnek. Színük a világosbarnától a majdnem feketéig változhat. Néha a pigmentált göbcsét néhány milliméter széles pigment hiányos, fehér gyűrű övezi (Halo navus v. Sutton naevus). A festékes anyajegyek mozgásban lévő elváltozások, bármely életkorban újak keletkezhetnek vagy – ritkán – a meglévők eltűnnek.
A festékes anyajegyek tartós irritáció (pl. a ruhapánt dörzsölése) vagy a külső környezet károsító tényezőinek hatására (leginkább a napfény miatt) daganatosan átalakulhatnak, és rosszindulatú daganat (melanoma) fejlődhet ki belőlük. A melanoma az anyajegymentes bőrfelület normális pigment termelő sejtjeinek elfajulásából is származhat. A melanoma az egyik leginkább rosszindulatú daganatféleség. Színe általában sötétbarna vagy fekete. Viszonylag gyorsan kialakulhat, és a nyirok utakon hamar áttéteket képezhet. Ha az áttétképzés megindult, általában már késő az orvosi beavatkozás.
Tudnunk kell, hogy minden anyajegy eltávolítható. A kezelés szükségessége alapján három csoportba sorolhatjuk a festékes anyajegyeket:
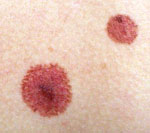
1. El lehet távolítani. Ide soroljuk a festékes anyajegyek legnagyobb részét. Csak egészben, sebészi úton szabad kioperálni, mert ha csak a bőr szintje fölé eső részét távolítják el, a visszamaradt részből kiújulhat, vagy esetleg rosszindulatúvá válhat.
2. Ajánlatos eltávolítani. Az állandó irritálásnak kitett, valamint a megsérült anyajegyek megmozdulhatnak. Ezeket jobb mielőbb eltávolítani, így esetleg rosszindulatúvá válásuk megelőzhető.
3. El kell távolítani a megmozdult anyajegyeket a beteg megmentése érdekében.
Onkológiai szempontból a kezelés akkor helyes, ha teljes értékű szövettani vizsgálat elvégzésére is lehetőség van! A hisztológiai vizsgálat igazolja a diagnózist, és egyértelműen eldönti, hogy a kimetszés az épben történt-e, vagyis hogy maradt-e a bőrben esetlegesen még eltávolítandó sejt.
Mit kell megfigyelnünk önmagunkon?
Azonos személy anyajegyei általában hasonlítanak egymásra, ha nem, akkor gyakoribb ellenőrzés szükséges. Ha egy anyajegy növekedni és sötétedni kezd, azonnal orvoshoz kell fordulni, mert lehetséges, hogy rosszindulatú elváltozásról van szó. Minden újonnan észlelt növedék, folt esetén fel kell keresni a bőrgyógyászt. Ha a többitől eltérő, aszimmetrikus, terjedő, szabálytalan szélű, nem egyenletes színeloszlású, nem fájdalmas foltot vesz észre a bőrén. A korai stádiumban történő diagnózis és kezelés végleges gyógyulást jelent.
A bőrdaganat a leggyakoribb emberi daganat, minden hatodik ember bőrrákos lesz életében. Idővel mindig láthatóvá válik a bőr felszínén, ezáltal majdnem mindig felismerhető. Az egyén által észrevett korai tünetek ismerete az eredményes gyógyítás alapfeltétele. A legkisebb gyanújel esetén azonnal forduljon bőrgyógyászhoz!
Veszélyeztetett-e Ön a melanóma szempontjából?
Ha bőre vi1ágos, könnyen leégő típusú, gyermekkorában, serdülőkorában voltak napégései, nagyszámú anyajegy, szeplőféleség található a bőrfelszínén, gyakran szoláriumozik, anyajegyeinek száma a testén meghaladja az ötvenet, vagy a vérrokonai között előfordult melanomás megbetegedés, akkor nagyobb Önnél a bőrrák kialakulásának kockázata.
Meg kell jegyeznünk, hogy a túlzásba vitt napozás és szoláriumozás még fényvédelemmel, bőrápolással együtt is veszélyes! Hogy az Ön bőre mit tud elviselni, ezt bőrgyógyászával kell megbeszélnie, hiszen mindannyiunk bőrtípusa más és más.
A melanoma kialakulásának megelőzése érdekében ajánlatos mindenkinek elsajátítani az önmegfigyelés módszerét, amihez szintén kérje bőrgyógyásza tanácsát! Az önmegfigyelést évente 2-3 alkalommal kell elvégezni. Amennyiben bármit észlel, azonnal forduljon bőrgyógyászhoz! Ha nem talál problémát, akkor évente egy alkalommal vizsgáltassa meg magát anyajegy és bőrdaganat szűrésen!
További információk:
BNO kód: I7810
Szinonimái: naevus pigmentosus, nevus pigmentosus, nevi, pigmented naevocytic nevus, naevussejtes naevus (nsn/NSN), festékes anyajegy
Fibroma (fibroma pendulum, kocsányos fibroma)
Nagyon gyakori, felnőttkorban szinte mindenkinél előforduló bőrelváltozás. Magyar neve a gyakorisága ellenére nincs, bár betegeink sokszor nevezik őket „vadhúsnak”, szemölcsnek. Ez utóbbi kifejezést azonban okosabb fenntartani a valódi vírusos eredetű szemölcsöknek.
Elsősorban a nyakon, és hónaljban keletkező, többnyire nagyszámú bőrkinövés, melyek testszínűek vagy barnásan színezettek. Jóindulatú, rosszindulatúvá soha nem váló elváltozások, de sokszor zavaróak (pl. nyaklánc beleakad), és gyakran begyulladhatnak, főként ha megcsavarodnak, és ekkor fájdalmasak is lehetnek. Korábban vírusos eredetűnek gondolták őket, de ez nem bizonyosodott be, vélhetően alkati jelenség tehát, vagyis öröklött hajlam játszik szerepet a kialakulásukban. Bizonyos egyéb bőrelváltozásokkal együtt gyakrabban fordul elő (pl. acanthosis nigricans), és azt is látjuk, hogy túlsúlyos embereknél gyakrabban találkozunk velük. A leggyakoribb előfordulási helyek: a nyakon, hónaljakban és az ágyékhajlatban.
Néha bizonyos anyajegyekkel is összetéveszthetőek, de többnyire nem okoznak diagnosztikai nehézséget a vizsgáló orvos számára.
Injekciós érzéstelenítés nélkül, speciális érzéstelenítő krém használata mellett távolítjuk el őket lézerrel, így teljesen fájdalommentesen és mindenfajta nyom nélkül szabadulhatunk meg tőlük. Szövettani vizsgálat esetükben nem szükséges. Olyan rendelőkben, ahol lézerrel nem rendelkeznek, többnyire egyéb égetéses módszert alkalmaznak, pl. elektrokautert, vagy éppen fagyasztást, ezekkel azonban sok esetben maradandó hegesedést lehet okozni.
További információk:
BNO kód: R2380 (nem csak a fibromára érvényes)
Szinonimái: fibroma, fibroma pendulum, fibroma molle, kocsányos fibroma, fibróma, „vadhús”, achrochordon, fibroepithelial polyp
Nagy gondot fordítunk arra, hogy a honlapunkon megjelenő információk mindig pontosak és naprakészek legyenek, törekvéseink ellenére azonban hibák, elírások előfordulhatnak. A www.euromedica.hu honlapon megtalálható tartalom kizárólag tájékoztató jellegű, és semmilyen esetben sem helyettesítheti az orvosi vizsgálatot, tanácsadást és diagnózist. Nem képezheti alapját semmilyen öndiagnózisnak vagy -kezelésnek, ill. nem adhat ajánlást az orvosi vizsgálat nélküli kezeléshez, gyógyszereléshez sem.
Kapcsolat
H-8360 Keszthely, Bercsényi Miklós u. 65/B.
06-83/510-724, 06-30/902-91-69
info@euromedica.hu
Rendelőnkben kapható! Legszebb ajándék!

