Bőrbetegségek III.
Leggyakrabban előforduló bőrbetegségek (Q-Z)
Az alábbi oldalakon a leggyakrabban előforduló, vagyis saját bőrgyógyászati praxisunk során is legtöbbször felbukkanó bőrbetegségek ismertetésére kerül sor. Az oldalak elkészítésekor arra törekedtünk, hogy mindenfajta előképzettség nélkül is közérthetően, vagyis érthető nyelvezettel megfogalmazva és az orvosi szakszavakat lehetőség szerint kerülve (vagy ha nem kikerülhetőek, akkor azokat legalábbis azonnal megmagyarázva) adjuk közzé a legfontosabb tudnivalókat. Felhívjuk figyelmüket azonban arra, hogy a közreadott információk soha, semmilyen esetben sem helyettesíthetik a bőrgyógyászati vizsgálatot, és főként nem adhatnak alapot bárminemű otthoni kezeléshez vagy „öngyógyításhoz”. Célunk elsősorban az ismeretterjesztés. Munkánk már akkor is megérte a fáradtságot, ha akár csak egyetlen esetben is elősegítette a gyors diagnózist és ezzel a megfelelő kezelést, vagyis a beteg időben, a komolyabb baj, vagy esetleg a már csak nehezen gyógyítható stádium előtt bőrgyógyászhoz fordult.
Bármilyen kérdés esetén keresse Klinikánkon dr. Nowinszky Tibor, bőrgyógyász-kozmetológus szakorvost! Ha pedig nem találta meg oldalunkon az Önt érdeklő kérdésre a választ, kérjük jelezze felénk, ezzel is segítve az oldal folyamatos fejlesztését olvasóink, betegeink igénye alapján.
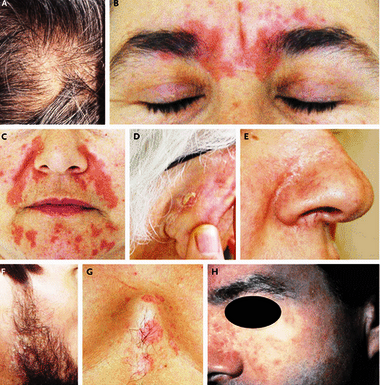
Rosacea (rozacea, „borvirág”)
Elsősorban 40-60 éves kor között mindkét nemben, általában egy bizonyos bőrtípuson (faggyú zavaros, ún. seborrheas bőr) előforduló, viszonylag gyakori, sokszínű, általában rohamokban jelentkező, később állandósuló bőrpírral járó, az arcon: orcákon, orron, esetleg az álltájon, szemhéjakon jelentkező, többnyire égő érzéssel járó krónikus (elhúzódó időtartamú) bőrbetegség.
Több stádiuma figyelhető meg, a kezdeti jelenségek többnyire apró (fél centiméternél kisebb) vöröses színű foltok (latinul: rosacea erythaematosa), melyek összefolynak, és maradandó értágulatok keletkeznek (r. teleangiectatica). Ezt követik a faggyúmirigyek környékén kialakuló apró, gyulladt göbcsék (r. papulosa), majd apró genny hólyagcsák (ún. pustulák) jelentkezése (r. papulopustulosa). Néha a szem kötőhártyáját is érintheti a folyamat. Férfiakon ritkán a faggyúmirigyek és az orr kötőszövetének túlburjánzásával járó megnagyobbodás (ún. rhynophima) keletkezhet, ilyenkor az orr vöröses (esetleg kékes vörös) színű, duzzadt, dudoros felszínűvé válhat.
Változatos lefolyású betegség, sokszor megmarad a bőrpír stádiumában, nem szükségszerű a súlyosabb formák kialakulása. Hegképződéssel azonban nem jár.
A betegséget rontják:
- gyomor- bélrendszeri zavarok, epehólyag gyulladás
- hormonális zavarok (petefészkek zavart működése, klimax)
- magas vérnyomás betegség (hypertonia)
- tömény szeszes italok fogyasztása
- forró, fűszeres ételek, feketekávé fogyasztása
- az arcon bőrpírt okozó külső behatások (extrém hideg vagy meleg, napégés)
-
hormontartalmú gyulladáscsökkentő kenőcsök (ún. szteroid kenőcsök), melyek azonban csak orvosi vényre kaphatók
Terápia:
Kezelésében különböző helyileg alkalmazható készítmények (rázófolyadékok, krémek) mellett belsőleg adott gyógyszerek is rendelkezésünkre állnak, melyekkel a folyamat nyugalomban tartható, az esetleges belobbanások kezelhetőek. A gyógyszeres kezelés mellett a beteg közreműködése elengedhetetlen: az arcbőr kipirulását okozó kiváltó okok (lsd feljebb) kerülésére mindig figyelnie kell. Az esetleges gyomor- bélrendszeri problémák, ill. egyéb belső kiváltó okok, betegségek rendezése szintén fontos.

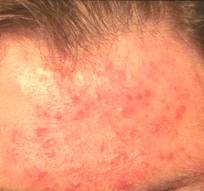
Seborrheas ekcéma
A seborrheas (szeborreás) ekcéma ún. seborrheas típusú bőrbetegség. Ez annyit jelent, hogy a betegség kialakulásához szükség van egy alapra, vagyis esetünkben a seborrheas bőrtípus meglétére. Ez (az ún. seborrhea) genetikai okú, családon belül rendszerint halmozódó, gyakori, fokozott faggyútermeléssel járó állapotot, de önmagában még nem betegséget jelent. Az arcbőr többnyire zsírosan fénylő, a hajas fejbőrön korpázó hámlás tapasztalható, a haj általában zsíros, összecsapzott. Férfiakon gyakrabban fordul elő. Bizonyos bőrbetegségekre hajlamosít. Pubertáskorban indul rendszerint, majd a fiatal felnőttkorban (16-25 év) a legsúlyosabb. Olykor idősebb korban ismét jelentkezik.
A seborrheas ekzema vagy bőrgyulladás (dermatitis), vagyis maga a bőrbetegség enyhén gyulladt, általában teljes felületén hámló, barnássárga – vörös színű, általában viszkető, égő foltokból áll. Leggyakrabban az orr mellett, szemöldöktájon, a szemöldökök között (ún. glabella táj), a fülek mögött ill. a homlok-hajas fejbőr határán lép fel. Ritkábban, férfiakon a mellkas tájon is jelentkezik. Kiváltásában baktériumok, ill. egy bizonyos gomba is szerepet játszik (Pityrosporum ovale), mely a bőrünkön normál esetben is jelen van. A stressz a betegek többségében a bőrtünetek romlását idézi elő. Nem fertőző bőrbetegség.
Kezelése lényegében tüneti, mely azt jelenti, hogy bár az elváltozások jól kezelhetők, a terápiára visszafejlődés észlelhető, a kiújulás gyakori és teljesen nem megelőzhető. A tünetek súlyossága az évszakoktól is függhet, a lefolyás hullámzó. A legtöbb betegnél látjuk, hogy nyaranta (elsősorban a napfény hatása miatt) kevesebb tünetük van, esetleg teljesen tünetmentessé válnak, de bizonyos betegeknél nyaranta akár belobbanás is észlelhető. Téli-őszi időszakban az esetek nagy részében inkább romlást láthatunk.
Tudnunk kell, hogy a tünetek súlyossága, lefolyása rendkívül változatos, egyénenként változó, és előre nem jósolható meg. Sok betegnél figyeljük meg, hogy stressz hatásra (vizsgaidőszak, munkahelyi v. családi problémák stb.) seborrheas ekzemájuk lényeges romlást mutat, vagy legalábbis a kezelésre makacsabbnak bizonyul. A seborrheas ekzemában szenvedő betegek családjában – éppen a betegség genetikai eredete miatt – sokszor látunk egyéb, szintén seborrheas alapú bőrbetegség előfordulását, pl. acne (akne) betegséget (pattanásos arc- ill. hátbőr), rosacea vagy éppen perioralis dermatitis meglétét.
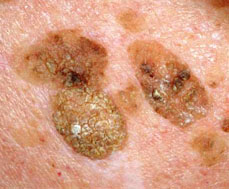
Seborrheas keratosis
Az ún. seborrheas keratosisok, vagy más néven „időskori” barna szemölcsök többnyire a törzsön, háton és mellkason, ám gyakran az arcon is kialakuló barna, sokszor idővel vaskos, morzsalékony felületűvé váló kozmetikailag rendkívül zavaró elváltozások. Nevével ellentétben nem tartalmaz HPV (Human Papilloma) vírust. (Korábban használt neve, a verruca seborrhoica megtévesztően a vírusos szemölcsökkel tette összetéveszthetővé). Rosszindulatúvá soha nem válik, de néha, főként ha igen nagy számban van jelen, vagy éppen izzadáskor viszkethet. Általában sárgásbarna vagy barna színű, felszíne szemölcsös, gyakran viaszos fényű, és többnyire előemelkedik a bőr felszínéből. Nagyon gyakori, főként idősebb életkorban, és legtöbbször meglehetősen könnyű diagnosztizálni. Sok esetben a szokásostól eltérő megjelenésű is lehet, és főként a nagyon sötét, fekete, nem típusos (atípusos) elváltozás melanomát (melanoma malignum) is utánozhat.
Fontos ismerni, hogy bár az elváltozás veszélytelen, ha hirtelen igen nagy számban, általában viszketés kíséretében jelennek meg a testünkön, feltétlenül bőrgyógyászhoz kell fordulni egy igen ritka probléma (Leser-Trélat syndroma) lehetősége miatt, mely belszervi daganatos folyamatot jelezhet.
Lézeres úton (Erbium:YAG) tökéletesen, nyom nélkül eltávolíthatóak, és ehhez a felületesebbek esetében kizárólag speciális érzéstelenítő krém használata is elegendő. Mivel azonban ezen bőrelváltozások elsősorban barna színük miatt még nem bőrgyógyász orvosok számára is hasonlíthatnak anyajegyekre, minden esetben bőrgyógyászati szakvizsgálat, dermatoscopos ellenőrzés kell hogy megelőzze a lézeres beavatkozást.
További információk:
-
BNO kód: L82H0
-
Szinonimái: keratosis seborrhoica, verruca seborrhoica, verruca seborrhoica senilis, seborrheic wart, basal cell papilloma
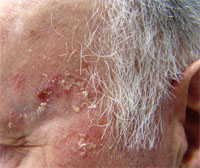
Nap okozta (ún. solaris v. actinikus) keratosisok
Ez a bőrelváltozás jellemzően krónikus fényhatásra, más szóval az egész életünk során elszenvedett napfény (UV fény) összeadódó károsító hatására keletkezik. Ennek megfelelően nem meglepő, hogy elsősorban idősebb betegeken, és a fénynek nagyobb eséllyel kitett bőrterületeken alakul ki leginkább. Ilyenek az arc egésze, ezen belül is leginkább az orr, fülek, orcák, ezen kívül a nyak és dekoltázs bőre és a kézhát.
Az elváltozás nem rosszindulatú, vagyis önmagában nem tartalmaz még daganatsejteket. Ennek megfelelően nem a „bőrrákok” közé soroljuk, hanem az ún. daganat megelőző (szakszóval praecancerosus) állapotok közé. Ez nem jelenti persze azt, hogy a solaris keratosisból okvetlenül és biztosan bőrdaganat képződik az idővel, de ez azért nem is zárható ki teljes bizonyossággal. Így tehát folyamatos bőrgyógyászati megfigyelésre és kezelésre van szükség, és amennyiben hirtelen növekedés, változás következne be az elváltozással kapcsolatban (elsősorban csomóképződés, hirtelen vaskos szarumassza képződése), akkor mindenképpen szakorvoshoz kell fordulnunk. Ebben az esetben sokszor az ún. spinalioma (ez már bőrdaganat) képződése jöhet szóba.
Önmagában a még nem daganatos elváltozás nem feltétlen és nem is mindig igényel eltávolítást (ez történhet sebészetileg, de lehet lézeres, kauteres vagy fagyasztásos megoldás is). Legtöbbször elégséges a külsőleges (kenőcsös) kezelés, komoly fényvédelem mellett (fényvédő krémek használata nyári időszakban).
Fontos szempont, hogy ha mégis eltávolítjuk a bőrelváltozást, szövettani vizsgálat (legalábbis ha biztosan nem jön szóba bőrdaganat) a solaris keratosis esetében nem szükséges. Az eltávolítás, ill. a kezelés megítélése mindig, minden esetben bőrgyógyász szakorvos feladata.
További információk:
BNO kód: L5700
Szinonimák: sugárzás okozta keratosis, actinikus keratosis, aktinikus keratózis, keratosis actinica, actinic keratosis, keratosis actinica, keratosis solaris, solar keratosis, keratosis senilis, keratoma senile
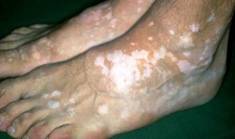
Vitiligo
A vitiligo szerzett, körülírt pigment hiányt jelent a bőrben, mely világszerte népbetegség, a lakosság kb. 1,5%-át érinti. Viszonylag gyakori megbetegedés tehát, a pontos kiváltó ok azonban nem ismert. Többnyire fiatal felnőtteknél kezdődik, nők gyakrabban betegszenek meg. Az esetek kb. 30%-a családon belül halmozódik. Genetikai háttere igazolt. Multifaktoriális vagy poligénes (több gén együttes hatása szükséges) kórkép, ezért néha nemzedékeket is kihagyhat. Megjelenésében fontos szerepet játszhatnak a szervezet letokolt, gennyes betegségei, az ún. gócok. A bőrben körülírt területeken a festéktermelő sejtek (ún. melanocyták) pigment termelése károsodik, pigment hiányos foltok keletkeznek. A folyamat sokszor lassan halad előre, spontán visszafejlődést nagyon ritkán látunk.
Gyakran kimutathatók a betegségben ún. autoantitestek (a szervezet saját anyagai ellen termelt ellenanyagok). Autoimmun betegségekben a vitiligo lényegesen gyakrabban fordul elő.
A vitiligo lehet:
- ún. lokalizált: ekkor általában a hajas fejbőrön, arcon, kézen ill. nemi szerveken és azok környezetében észlelhetők a tünetek
- generalizált: ekkor számos kisebb-nagyobb folt látható a legkülönbözőbb bőrterületeken
- vitiligo universale: alig látható normálisan pigmentált terület
A pigment hiányos, jellegzetes fehér foltok nemcsak esztétikailag zavarnak, az érzékeny, védtelen területek fokozottan érzékenyek napfényre, akár enyhe napfényhatásra is komoly gyulladás, napégés alakulhat ki. Ez néha a betegség terjedését is provokálhatja, ezért legfontosabb kezelés a vitiligo esetén a fényvédők használata (SPF 50+, melyből létezik színezett, a zavaró foltokat teljesen elfedő változat is: lsd. ajánlott kozmetikumok)
A kezelésben végleges megoldást adó eljárás nem létezik. Az úgynevezett fotokemoterápia (PUVA kezelés) repigmentációt eredményezhet, az esetek egy részében azonban a kozmetikai eredmény a tagolt pigmentáció miatt az eredetinél rosszabb is lehet. Helyileg hormonhatású készítmények (szteroid kenőcsök) eredményesek lehetnek. Bőrgyógyászati praxisunkban a repigmentációt (a festék újraképződését) elősegítő kenőccsel (Vitix) – sok esetekben – rendkívül jó eredményt értünk el.
Nagy gondot fordítunk arra, hogy a honlapunkon megjelenő információk mindig pontosak és naprakészek legyenek, törekvéseink ellenére azonban hibák, elírások előfordulhatnak. A www.euromedica.hu honlapon megtalálható tartalom kizárólag tájékoztató jellegű, és semmilyen esetben sem helyettesítheti az orvosi vizsgálatot, tanácsadást és diagnózist. Nem képezheti alapját semmilyen öndiagnózisnak vagy -kezelésnek, ill. nem adhat ajánlást az orvosi vizsgálat nélküli kezeléshez, gyógyszereléshez sem.
Kapcsolat
H-8360 Keszthely, Bercsényi Miklós u. 65/B.
06-83/510-724, 06-30/902-91-69
info@euromedica.hu
Rendelőnkben kapható! Legszebb ajándék!


